半月板の関節鏡視下手術後に起こりやすい機能障害とリハビリについてお話していきます。
スポーツ整形を目指すなら絶対に知っておきたい疾患です。
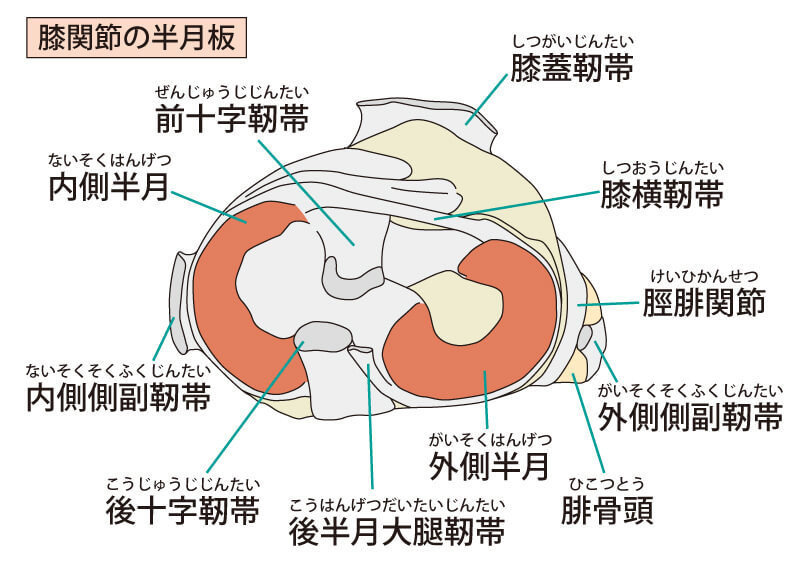
半月板の機能
半月板の機能は
- 関節の安定化
- 関節の負担の軽減
- 関節の適合性を高める
という機能があります。
半月板は内側がC字状で、外側がO字状。
内側の方にストレスがかかりやすく、内側半月の根元からブチブチっと切れてしまったり、脛骨と大腿骨の関節面からはみ出てしまったりします。
これが半月板損傷の原因になるんです。
内側半月板損傷の原因
内側半月が損傷されると、大腿脛骨関節の安定性を低下させます。
だから膝屈曲時に後方に疼痛が生じるのが特徴。
内側半月板を損傷する原因は
- 事故
- 運動歴
- 生活歴
が原因であることが多く、根本的な問題を解決しなければ再発するリスクも高くなるんです。
例えば、膝が内側に入りやすかったり、踵の高い靴を好んで履いていたり…
そういった「受傷エピソード」を修正していくのがリハビリの仕事にもなりえます。
半月板が肥大した場合の術式
半月板が肥大し、関節面から逸脱した場合は「アンカースーチャー」という糸で中央に引き寄せます。
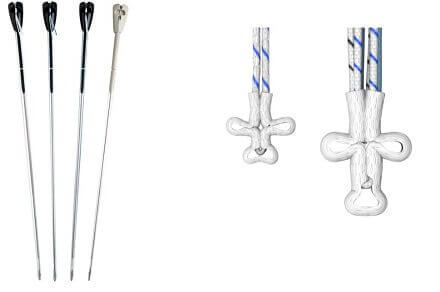
アンカースーチャー
脛骨にアンカーを打ち込み、半月板を無理やり中央に引き寄せて固定するため半月板の動きを消してしまい、スムーズな関節運動がしにくくなります。
でも緩くして関節運動をしやすくしても、再発したら元も子もないので、あえて固く、キツく締めているとのこと。
だからある程度の可動域制限は仕方ないのかもしれませんね。
関節鏡視下手術の問題点
- 術創部の疼痛
- 膝蓋骨周囲にツッパリ感が生じやすい
- 前方侵襲なので屈曲時の疼痛
- 膝蓋骨の可動性低下
- アライメント異常による大腿四頭筋の筋力低下
上記の問題が臨床上の壁になってきます。
リハビリでは比較的速やかに術創部への早期アプローチを行い、皮膚の伸張性を出すことと膝関節の伸展(進展は障害されないため)の可動域を出していくべきです。
リハビリ実施の際のリスク管理
リハビリをするにあたり、リスク管理は重要です。
まずは血液データを確認しましょう。
術後は栄養状態が悪化するのと炎症値が上昇するので
- CRP
- HB
- TP
- ALB
あたりは見ておくべき。
痛みや可動域制限には物理療法も適応になります。
- 寒冷療法
- TENS
- 超音波
- アイシング
特にアイシングは病棟にも協力していただき
20min冷やす→2H休む→これを24~72H続ける
を繰り返すことで炎症や疼痛は和らぎます。
その際、冷凍庫から出してすぐの氷嚢は温度が低すぎるので、出してしばらく置いたものを使います。
また、ベッド上のポジショニングも重要。
体位変換等により疼痛が発生し、防御性収縮が引き起こされると膝を曲げたまま固まってしまいます。
安楽な姿勢を取ることで、余計な収縮を入れないようにすべきです。
足部の痺れ
内側半月板の関節鏡視下手術をした方は、足背や第4、5指の痺れを訴える事があります。
これは浅腓骨神経の損傷や絞扼によるもので、手術では神経をよけているつもりでもなんらかの原因で触れてしまうこともあるんだとか。
痺れの訴えがある方はいますが、多くは2~3か月で徐々に落ち着いてくるので心配いらないでしょう。
関節鏡視下手術のまとめ
半月板損傷の関節鏡視下手術後のリハビリとしては
- 術創部への早期アプローチ
- 膝伸展のROM
- 安楽肢位の獲得
が重要になります。
リハビリをする際の注意点として
- 血液検査のデータを確認する
- 痛みに対する物理療法の選択
- 足の痺れに対する対応
が重要です。
このような疾患はスポーツ整形でよく見られます。
当院にも「サッカー選手(中学生)」「ダンサー(大学生)」「ランナー(30代)」など幅広い方々が居ます。
スポーツ整形を診てみたいなら、そのような疾患を見ている病院に勤めなければなりません。
興味があれば、ぜひ探してみてくださいね!
内側半月板損傷術後のリハビリテーションの実際
内側半月板損傷術後のリハビリテーションです。
今回は超初期(術後1日~1週間)の流れについてお話します。
術式は関節鏡視下で半月板の肥大化組織の扁平化、広がった半月板の中央化、大腿骨と脛骨の骨棘の切除です。
【術後1日~1週間】超急性期の理学療法
術後当日は理学療法介入は困難です。
体調変化の経過観察により、酸素マスク、点滴、バルーン留置されており、全身麻酔からの回帰もできておらず意識が朦朧(もうろう)としているので様子だけ見て終了となります。
術後翌日から理学療法介入を行いますが、かなり痛みは強いです。
VAS7-9前後の数値が多く、女性は「出産より痛い」という方も。
点滴による痛み止めを実施しているケースが多いですが、まずは離床させます。
移乗動作は患側下肢がほぼ使えないので片足での移乗となります。
術前にしっかりと片足での移乗動作の練習をしていれば、スムーズに移乗動作ができますが、練習していないと痛みと恐怖感で移乗は難しいです。
その場合、トランスファーボードを利用したり2人介助が必要になります。
理学療法の流れは以下の通り。
- 荷重量は25%(4分の1)
- 膝屈曲は90度
浮腫療法
術後は浮腫が多いので、浮腫の除去が必須となります。
患部の挙上、足指からのROM-exは積極的に実施しますが、足関節を動かすと術創部に強い痛みが出るので愛護的に実施します。
この原因は、腓腹筋の起始部が大腿骨であることが原因です。
同時にDVT(深部静脈血栓症)の予防にも努めていきます。
弾性包帯を巻いて下腿圧迫する場合が多く、看護師にお願いして1日2回まき直ししていただくと良いですね。
関節可動域練習
関節可動域練習は、まず足指・足関節・股関節を中心に行います。
この時点では自動運動困難なので、他動運動を行っていきます。
足関節・股関節の運動は筋の付着が膝関節をまたいでいることから激痛が走りますので、ポジショニングや運動方向を見極めながら愛護的に実施してください。
股関節に関しては、足を持ち上げる以外にも上体を起こすことで屈曲と同じ効果が望めます。
膝は痛みで動かせない場合が多いですが、術後3日ほどすれば徐々に動かすことも可能。
感覚的には3日目で70度、4日目で80度、6日目くらいに90度に到達します。
臥床位よりも車いす座位のほうがやりやすく、足の裏にタオルを引いて滑らせるように膝を屈曲させると不安感なく曲げることができます。
筋力強化
患側の筋力強化はこの時点では積極的に実施しません。
等尺性収縮を利用し、大腿四頭筋に収縮を入れることから始めるといいでしょう。
これも、術前から練習しておかないとできないので注意。
筋力強化で重要なのは健側と上肢です。
臥床期間・不動期間が長くなるのでドンドン筋力低下が進んでしまうので、1kgの重錘による強化や、徒手抵抗運動を実施します。
当然、患側に刺激が加わり痛みとなって出現しやすいので、それに留意して行っていきましょう。
腫脹に対する対応
術後超初期は腫脹と熱感が強く、いわゆる炎症症状が出ています。
炎症に対する対処法はクーリングが効果的なので、看護師に相談してアイスノンや氷枕を用意し、それを患部にあてがうことをおすすめします。

冷やす時間が長いと、今度は熱感が増強するので10~15分を目途にアイシングを辞め、30分程度時間を空けてまた冷やす、といった作業をしていきます。
トイレ動作について
トイレは術後翌日から積極的に行きます。
片脚での方向転換となるので、術前リハビリでの練習が必須です。
下衣の上げ下ろしは介助が必要な場合が多く、トイレ自立は術後5日以降または1週間以降の場合が多いですね。
入浴
術後1週間は入浴は難しいと思います。
清拭や機械浴でのシャワーが基本で、自立できるのは術後1週間以降となります。
術創部はには防水テープを貼っていれば濡れても大丈夫。
このようなものがリハ室に1つあると、介入中に患部周辺を清拭できるので便利です。
抜糸
抜糸は10日目くらいです。
抜糸後は皮膚の短縮を改善するために皮膚の伸張性を高めるリハビリが必須となります。
まとめ:半月板損傷の超急性期リハビリのプロトコル
術後の超初期は痛みが強く思うようにリハビリが進まないかもしれません。
そんな中でできることを見つけ、介入していくべきです。
患側のみならず、健側や上肢にも着目して運動をしていきましょう。
離床がスムーズにできるようになれば松葉杖の練習もドンドンやっていきましょう。
半月板損傷による症例報告
半月板損傷による半月板の縫合、中央化を実施した女性2名の経過を報告します。
1人は保育士で立ち座り仕事が中心、徐々にひざ痛に悩まされ、しゃがむことができなくなり受診。
もう1人は膝をひねり、様子を見ていたら痛みが増悪し、歩くのも大変になってきたため受診。
共に40歳代の女性で、既婚です。
関節鏡視下手術を実施した経過と、リハビリの報告をします。
半月板損傷の手術の概要
半月板損傷はいろいろな種類があります。
- 内側滑膜ひだの損傷
- 膝蓋下滑膜ひだの損傷
- 内側・外側FT関節(大腿脛骨関節)の摩耗
- 前節・中節・後節の摩耗
患者さんは知る必要はありませんが、我々医療者は知っておくべきです。
メスや切除を行う場合、痛みは強くなりますし回復は遅くなります。
実際に、Aさんは「ひだに損傷なし」「FT関節に摩耗と亀裂」「MM中節の逸脱」を認め、術後3週で松葉杖の練習中です。
Bさんは「ひだの肥大」「MM前節の摩耗」のみであり、術後3週で松葉杖自立です。
術後の状態
術後状態は極めて悪いです。
- 点滴(保水と痛み止め)
- バルン留置(排尿量の評価)
- せん妄
- 熱発
- 酸素吸入(2L程度)
実際に術後すぐの状態を見に行くと、とてもリハビリできる状態じゃありませんね。
でも翌日からすぐにリハビリを開始します。
術後のリハビリの流れ
リハビリは医師の指示のもと行っていきます。
- 術後当日~リハビリ開始許可、1/3荷重許可
- 術後翌日~膝屈曲90度の許可
- 術後2週目~1/2荷重許可、屈曲110度許可
- 術後3週目~2/3荷重許可、屈曲130度許可
- 術後6週間目~全荷重許可、屈曲135度許可
上記を短期目標としてリハビリを実施していきます。
最初は痛みが強く全然リハビリは進みません。
1~3日目までは痛くて動くこともできませんので全介助で身の回りのお世話をします。
4~7日ほどで痛みが軽減し、1人で起き上がれるようになります。
10日ほど経てば歩行器で練習できるようになり、14日もすれば安静時に痛みなく、活動的になります。
これから手術をする人には、1週間程度で痛みが引いてくることをお伝えするといいです。
それを「長い」と感じる人もいますが、メスを入れてるので仕方のないことです。
患者の生活の流れ
患者は痛みとの戦いがメインになります。
リハビリで痛みは出ませんが、日常生活で痛みが出ます。
術後初日は麻酔も効いてるので痛みは少ないですが、夜からかなり強い痛みに襲われます。
術創部は熱を持ち、ズンズンと疼き響くような痛みが足全体を包み込みます。
アイシングや痛み止めで対処するも、効きは良くありません。
その痛みは2日目、3日目まで続きます。
トイレはその激痛をこらえながら車いすで行きます。
4日目になると比較的痛みは落ち着き、食後の痛み止めを服用する程度で問題なくなります。
熱発もありません。
1週間目からは入浴(シャワー)の許可が出ますが、たいていの人は怖がって入りません。
10日目あたりから歩行器や松葉杖で移動できるようになり、自由度が格段に増えます。
でもみんな車いすに乗りたがります。
2週目で抜糸し、退院を考えていきます。
患者の退院について
退院はいつですか?と聞かれますが、それこそ患者の生活によって様々です。
基本的には歩行が獲得または抜糸後に退院というのが多いですが、抜糸していなくても歩行獲得できていれば2週間以内に退院する方も多いです。
術後7日目に松葉杖で退院(免荷中)するかたもいれば、十分リハビリをして杖なしで歩けるまで入院(6週間程度)している方もいます。
患者が「松葉杖で帰って大丈夫」であれば早く帰れるでしょうし、「仕事もあるし松葉杖じゃ無理!」であれば帰るのは遅くなります。
このあたりは理学療法士が患者と一緒に考えていくべきですし、理学療法士は術後3週目に松葉杖自立を目指してやっていくべきです。
術前リハの重要性
手術の前にリハビリをすべきです。
術前に運動をして筋力を強化した患者のほうが、圧倒的に治りが早いです。
特に運動習慣がある方(ウォーキングなど)は、術後の痛みもなく術後当日から歩行練習が可能になります。
これは本当に不思議で、同じ手術をしても痛みの程度は圧倒的に運動習慣のある方のほうが低いです。
だから術前リハを推奨します。
術前に入念な運動と、松葉杖の練習をしてください。
それだけで入院生活はグッと快適になりますし、痛い思いをしなくて済みます。
最低でも
- 毎日15分以上のウォーキング(散歩ではない)
- スクワット30回を3セット
- つま先立ち50回を3セット
くらいはやっておいてほしいものです。
理学療法士は解剖学を熟知してリハビリに取り組もう
理学療法士の知識と技術が、半月板損傷患者に対していかんなく発揮されます。
- 半月板は内側と外側、どちらが大きいんでしたっけ?
- スクリューホームムーブメントは伸展時に脛骨はどちらに回旋するんでしたっけ?
- 膝伸展時に緊張するのは何靭帯でしたけ?
こういうときに解剖学を思い出し、適切なアライメントで動かせなければ何のために勉強してきたか分かりません。
理学療法士次第で、術後の可動域やその後の生活が変わると言っても過言ではありません。
医師は構造的欠陥を修復してくれました。
我々は機能的欠陥を修復させるべきです。
内側半月板損傷に対するリハビリの大まかな流れはこのような感じです。
細かい流れは患者ごとに異なるので、その内紹介します。
整形外科疾患に興味があるなら、そういう患者を中心に見ている病院に勤めなければなりません。
興味があるならぜひ探してみてください。